19/03/2019
Ból kolana, sztywność, ograniczenie ruchomości – to dolegliwości, które potrafią znacząco obniżyć jakość życia. Kiedy metody zachowawcze zawodzą, a codzienne funkcjonowanie staje się wyzwaniem, wielu pacjentów zaczyna zastanawiać się nad radykalniejszym rozwiązaniem. Endoprotezoplastyka stawu kolanowego, potocznie nazywana wszczepieniem protezy kolana, to zabieg, który może przywrócić utraconą sprawność i uwolnić od chronicznego bólu. Ale czym dokładnie jest ta procedura, kiedy jest wskazana i czego można się po niej spodziewać? Zapraszamy do obszernego przewodnika po świecie endoprotez kolanowych.
Czym jest endoprotezoplastyka stawu kolanowego?
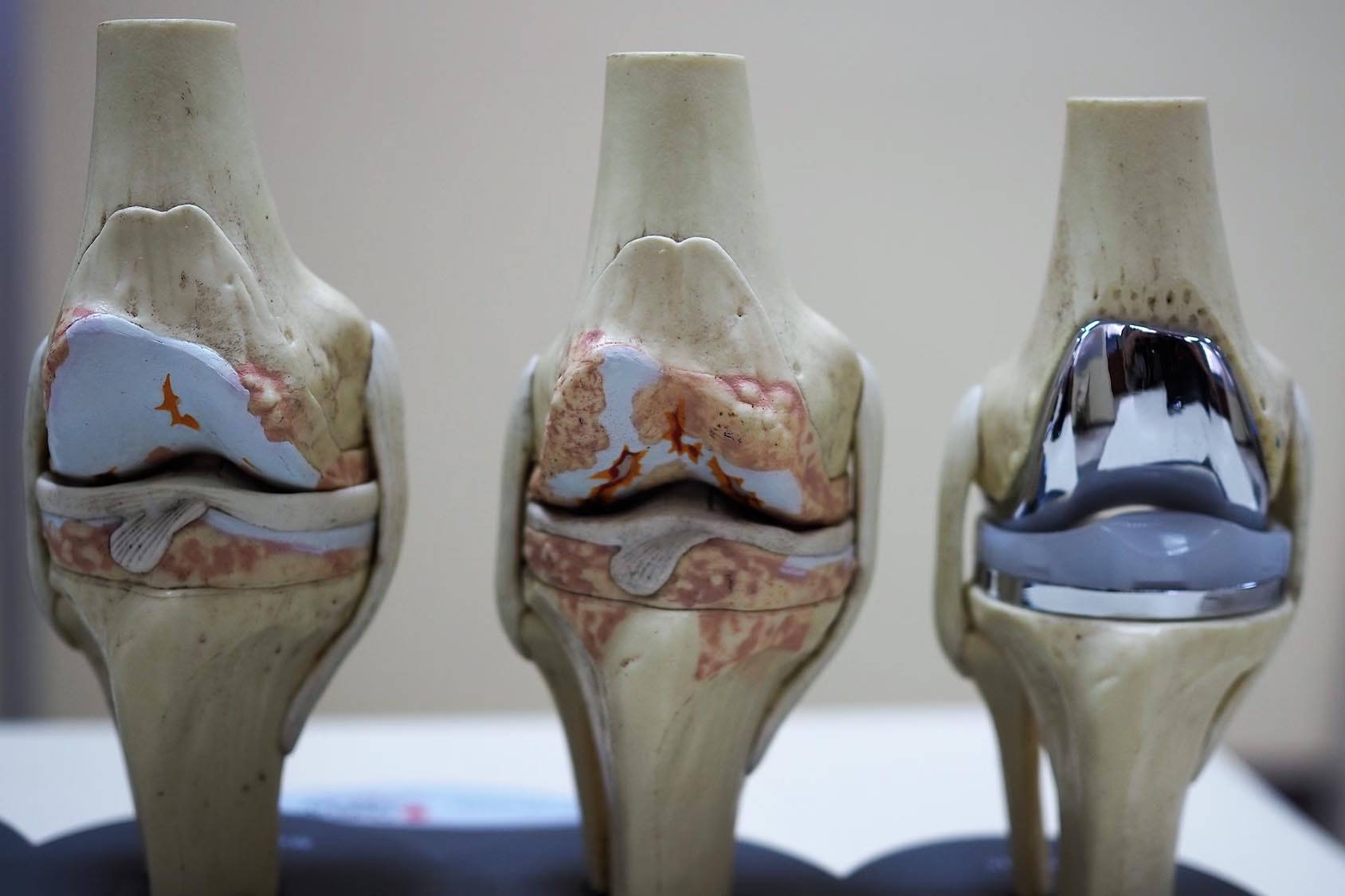
Endoprotezoplastyka stawu kolanowego to zaawansowana procedura chirurgiczna, której celem jest leczenie schyłkowych stadiów choroby zwyrodnieniowej stawu kolanowego. Polega ona na zastąpieniu uszkodzonych, zużytych lub zniszczonych powierzchni stawowych sztucznymi komponentami. Te nowoczesne implanty, wykonane z zaawansowanych technologicznie materiałów, mają za zadanie naśladować naturalne ruchy stawu, przywracając mu funkcjonalność. Głównymi celami zabiegu są znaczące złagodzenie bólu, poprawa zakresu ruchu w stawie oraz tym samym podniesienie ogólnej jakości życia pacjenta.
Decyzja o przeprowadzeniu endoprotezoplastyki nie jest podejmowana pochopnie. Jest to opcja rozważana w sytuacjach, gdy postępujące zmiany zwyrodnieniowe stawu kolanowego nie reagują na inne formy terapii – zarówno te nieinwazyjne (jak fizjoterapia, farmakoterapia, iniekcje dostawowe), jak i mniej inwazyjne zabiegi chirurgiczne. Kluczowymi czynnikami kwalifikującymi do operacji są intensywne, przewlekłe dolegliwości bólowe oraz znaczne uszkodzenie powierzchni stawowych, wyraźnie widoczne na zdjęciach rentgenowskich. W przypadkach zaawansowanej choroby zwyrodnieniowej, endoprotezoplastyka często okazuje się najbardziej efektywnym i trwałym rozwiązaniem, umożliwiającym pacjentom powrót do aktywnego i wolnego od bólu życia.
Kiedy endoproteza kolana staje się koniecznością? Przyczyny i objawy zwyrodnienia
Staw kolanowy, będący największym stawem w ludzkim organizmie, łączy udo z podudziem i pełni kluczową funkcję w utrzymaniu ciężaru ciała, stabilizacji postawy oraz umożliwianiu ruchu w codziennych aktywnościach i sporcie. Jest to staw złożony – zawiasowo-obrotowy, składający się z wielu elementów, takich jak kości (udowa, piszczelowa, rzepka), łąkotki, więzadła, a wszystko to otoczone jest torebką stawową. Niestety, jego skomplikowana budowa i ciągłe obciążenie sprawiają, że jest on szczególnie podatny na zużycie i urazy.
Zabieg wszczepienia endoprotezy kolana jest rozważany nie tylko wtedy, gdy naturalne struktury stawu kolanowego zużywają się wraz z wiekiem, ale również, gdy ulegną zniszczeniu w wyniku urazu. W wyniku postępującego zwyrodnienia stawu kolanowego dochodzi do osłabienia struktur wewnętrznych kolana i uszkodzenia chrząstki stawowej. Chrząstka, która normalnie amortyzuje staw i zapewnia gładkie powierzchnie do przemieszczania się kości udowej i piszczelowej, ulega degradacji lub całkowicie się zużywa. Wówczas kości zaczynają ocierać się o siebie bezpośrednio, stając się szorstkie i chropowate. Wywołuje to proces zapalny, generujący ból, sztywność kolana i utrudniający chodzenie.
Czynniki ryzyka choroby zwyrodnieniowej stawu kolanowego:
- Wiek: Częstość występowania choroby zwyrodnieniowej rośnie wraz z wiekiem.
- Otyłość/nadwaga: Zwiększona masa ciała znacząco obciąża stawy kolanowe, przyspieszając ich zużycie.
- Urazy: Przebyte urazy kończyn dolnych, takie jak złamania, uszkodzenia więzadeł czy łąkotek.
- Czynnik genetyczny: Predyspozycje rodzinne.
- Styl życia i pracy: Długotrwałe przebywanie w pozycji stojącej, częste klęczenie, zginanie kolan, nadmierne obciążanie nóg.
- Osłabienie mięśni: Mięśnie otaczające staw stabilizują go i zapewniają płynność ruchu; ich osłabienie zwiększa ryzyko.
- Zaburzenia budowy stawu: Koślawość i szpotawość kolan, niestabilność stawu.
- Uprawianie niektórych sportów: Dyscypliny związane z nadmiernym przeciążeniem stawów i urazami (np. podnoszenie ciężarów, piłka nożna, zapasy, spadochroniarstwo, taniec).
- Płeć: Częściej chorują kobiety.
- Inne choroby: Choroby reumatyczne, zaburzenia metaboliczne (np. cukrzyca).
Typowe objawy zwyrodnienia stawu kolanowego:
- Ból kolana: Najczęściej pojawia się w trakcie ruchu, nasila się pod koniec dnia, a w zaawansowanych stadiach może występować również w spoczynku, w nocy i rano.
- Utrudnione chodzenie po schodach: Związane z nasileniem dolegliwości bólowych.
- Trudności z pełnym wyprostowaniem lub zgięciem nogi: Wynikające z ograniczonego zakresu ruchu w stawie.
- Sztywność stawu: Pojawia się najczęściej rano po wstaniu z łóżka lub po okresach bezruchu (tzw. sztywność poranna lub startowa, np. przy wstawaniu z krzesła).
- Charakterystyczne trzeszczenie: Wynikające z tarcia nierównych powierzchni stawowych.
- Pojawienie się narośli kostnych (osteofitów): Zniekształcają obrysy stawu.
- Wysięk w stawie: Prowadzący do obrzęku.
Moment, w którym lekarz podejmuje decyzję o konieczności wszczepienia endoprotezy kolana, zależy od wielu czynników, w tym od stanu samego kolana, wieku pacjenta i poziomu jego aktywności. Leczenie ma na celu złagodzenie dolegliwości i utrzymanie aktywnego trybu życia, a w ostateczności przywrócenie pełnej sprawności.
Z czego wykonana jest endoproteza kolana? Materiały i budowa
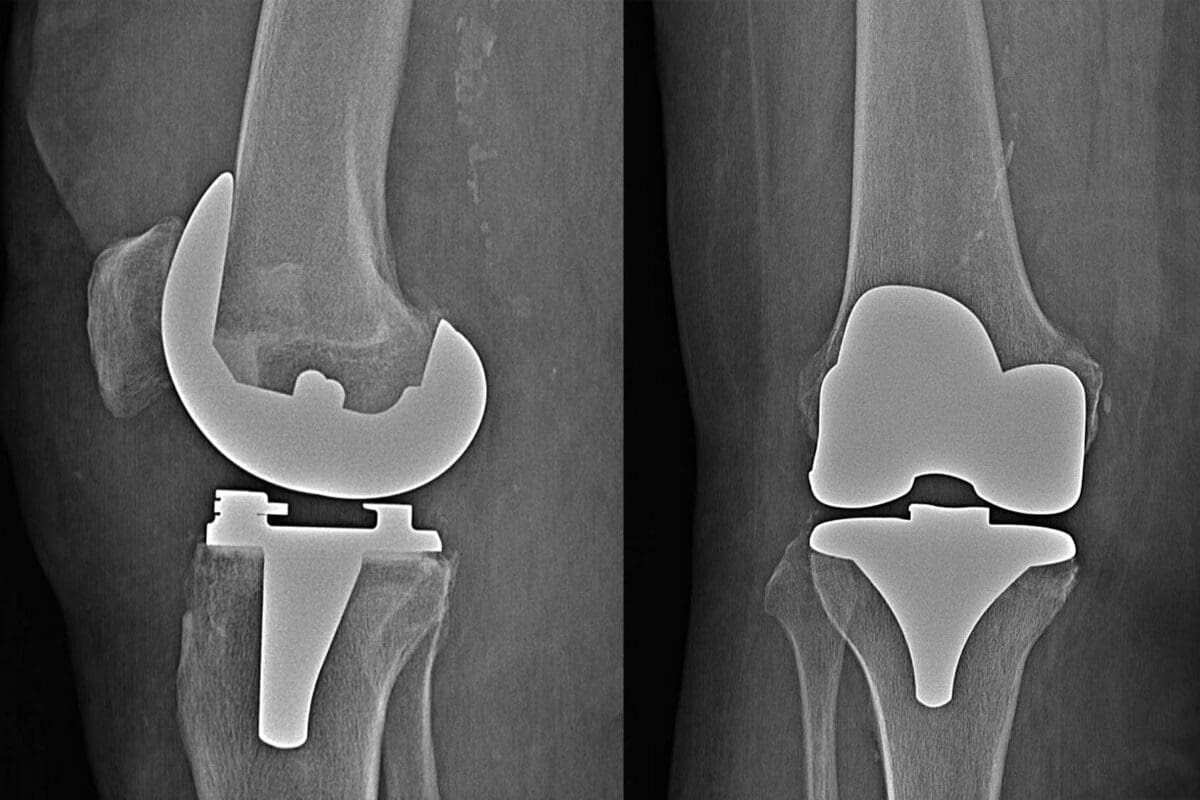
Endoproteza stawu kolanowego to implant wykonany z wysokiej jakości, przyjaznych dla organizmu biomateriałów, które są wszczepiane w miejsce zniszczonych tkanek stawowych. Celem zastosowania implantu jest wypełnienie brakujących ubytków w powierzchni stawowej i odtworzenie jej funkcji.
Główne komponenty endoprotezy i materiały:
- Elementy metalowe: Najczęściej wykonane ze stopów metali, takich jak kobaltowo-chromowe (kobalt/chrom) lub stopów metalowo-ceramicznych (np. utleniony cyrkon). Elementy te tworzą powierzchnie, które zastępują kość udową i piszczelową.
- Elementy plastikowe: Wykonane z wytrzymałego tworzywa sztucznego, zazwyczaj z polietylenu o wysokiej masie cząsteczkowej. Pełnią funkcję amortyzującą, zastępując chrząstkę stawową i umożliwiając gładki ślizg.
W zależności od wielkości ubytków w chrząstce i stopnia uszkodzenia stawu, wymiana zniszczonych elementów stawu może być całkowita lub połowicza. Nowoczesne implanty są projektowane tak, aby zapewnić jak największą trwałość i komfort użytkowania. Przewiduje się, że endoproteza kolana powinna służyć pacjentowi przez co najmniej 15 do 20 lat, choć jej rzeczywiste zużycie zależy od wielu indywidualnych czynników, takich jak masa ciała, budowa anatomiczna pacjenta oraz poziom i sposób użytkowania kończyny po operacji.
Rodzaje endoprotez stawu kolanowego – dopasowane do Twoich potrzeb
Obecnie na rynku dostępnych jest ponad 150 wzorów endoprotez stawu kolanowego, co pozwala na indywidualne dopasowanie implantu do potrzeb i warunków anatomicznych pacjenta. Wybór odpowiedniego rodzaju endoprotezy zależy od wielu czynników, w tym od stopnia uszkodzenia kolana, wieku, masy ciała, ogólnego stanu zdrowia oraz poziomu aktywności pacjenta. Decyzja o wyborze typu endoprotezy należy zawsze do lekarza ortopedy.
Podział endoprotez ze względu na zakres wymiany stawu:
| Typ endoprotezy | Charakterystyka | Kiedy jest stosowana? |
|---|---|---|
| Połowicza (częściowa) | Wymieniana jest tylko jedna uszkodzona część kolana. | Gdy zużycie stawu jest częściowe i kości pacjenta nie są całkowicie zniszczone. |
| Całkowita | Cały staw zostaje zastąpiony sztucznymi powierzchniami. Jest to procedura bardziej powszechna. Uszkodzona kość udowa i piszczelowa są odcinane i zastępowane metalowymi implantami, a na rzepce może być umieszczona plastikowa nakładka (rzadziej). | W przypadku zaawansowanego, rozległego zwyrodnienia obejmującego większość lub cały staw kolanowy. |
Podział endoprotez ze względu na sposób mocowania:
| Sposób mocowania | Charakterystyka |
|---|---|
| Cementowe | Implanty mocowane są przy użyciu szybko utwardzającego cementu kostnego. |
| Bezcementowe | Mocowanie polega na wrastaniu nowej tkanki kostnej w porowatą powierzchnię implantu. |
| Hybrydowe | Jeden element (np. udowy) mocowany jest metodą bezcementową, a pozostałe (np. piszczelowy i rzepkowy) z użyciem cementu. |
Podział endoprotez ze względu na konstrukcję i zachowanie więzadeł:
- Endoproteza z tylną stabilizacją (Posterior Stabilized - PS): W tym projekcie więzadła krzyżowe (zwłaszcza przednie) są usuwane, a specjalna część implantu je zastępuje, zapewniając stabilizację. Jest to jedna z najczęściej stosowanych konstrukcji w całkowitej wymianie stawu kolanowego.
- Endoproteza z zachowanym więzadłem krzyżowym (Cruciate Retaining - CR): W tej konstrukcji więzadło krzyżowe tylne (PCL) jest zachowywane, co ma na celu bardziej naturalne odtworzenie kinematyki stawu.
Podział endoprotez ze względu na stopień wiązania elementu piszczelowo-udowego:
- Z wkładem piszczelowym umocowanym na stałe (Fixed Bearing): Polietylen komponentu piszczelowego jest przymocowany na stałe do metalowego implantu, a element udowy ślizga się po tej miękkiej powierzchni.
- Z ruchomym wkładem (Mobile Bearing): Wkładka polietylenowa może minimalnie przemieszczać się wewnątrz metalowej powierzchni piszczelowej. Ma to na celu umożliwienie pacjentom uzyskanie większej ruchomości w stawie kolanowym i zmniejszenie zużycia polietylenu.
- Niezwiązane, półzwiązane, zawiasowe: Klasyfikacja odnosząca się do stopnia swobody ruchu i stabilności zapewnianej przez konstrukcję implantu. Endoprotezy zawiasowe są stosowane w najbardziej złożonych przypadkach, gdy wymagana jest duża stabilność.
Przebieg operacji endoprotezoplastyki kolana – krok po kroku
Operacja endoprotezoplastyki stawu kolanowego to precyzyjny zabieg, który wymaga doświadczenia chirurga ortopedy. Procedura ta dzieli się na dwa główne typy: całkowitą, w której cały staw zostaje zastąpiony sztuczną powierzchnią, oraz częściową, w której wymieniony jest tylko jeden uszkodzony element kolana. Całkowita wymiana stawu kolanowego jest procedurą bardziej powszechną.
Fazy zabiegu:
- Znieczulenie: Przed rozpoczęciem zabiegu pacjent zostanie poddany znieczuleniu. Może to być znieczulenie ogólne (podczas operacji pacjent jest nieprzytomny) lub znieczulenie miejscowe/regionalne (np. znieczulenie rdzeniowe, które czasowo blokuje odczuwanie bólu w operowanym obszarze, przy zachowaniu świadomości pacjenta).
- Dostęp do stawu: Ortopeda wykonuje nacięcie na kolanie, zazwyczaj w przedniej części, a następnie delikatnie odsuwa rzepkę na bok, aby uzyskać pełny dostęp do wnętrza stawu.
- Usunięcie uszkodzonych struktur: W tej fazie usuwane są uszkodzone struktury, takie jak obie łąkotki oraz więzadło krzyżowe przednie (ACL). W zależności od wybranego rodzaju protezy, więzadło krzyżowe tylne (PCL) może zostać zachowane lub również usunięte. Następnie usuwa się zmienioną chorobowo bliższą część kości piszczelowej, dalszy odcinek kości udowej oraz zniszczoną chrząstkę stawową, która często charakteryzuje się małymi naroślami kostnymi (osteofitami).
- Przygotowanie kości i wszczepienie implantów: Kość udowa i kość piszczelowa są precyzyjnie przygotowywane i pokrywane metalowymi implantami, które odtwarzają nowe, gładkie powierzchnie stawowe. Jeżeli u pacjenta doszło również do degradacji rzepki, jej powierzchnia może zostać zastąpiona implantem z polietylenu, choć jest to rzadziej stosowane.
- Stabilizacja i zamknięcie rany: Na koniec operacji, po upewnieniu się, że implanty są stabilne i prawidłowo funkcjonują, rana zostaje zszyta warstwowo.
Operacja całkowitej wymiany stawu kolanowego zazwyczaj trwa około 90-120 minut. Większość pacjentów pozostaje w szpitalu przez około tygodnia po zabiegu, aby zapewnić odpowiednią opiekę pooperacyjną i rozpocząć wczesną rehabilitację.
Przygotowanie do zabiegu i przeciwwskazania
Odpowiednie przygotowanie do operacji jest kluczowe dla jej powodzenia i minimalizacji ryzyka powikłań. Lekarz szczegółowo poinformuje pacjenta o wszystkich wymaganych krokach.
Przygotowanie przedoperacyjne:
- Badania kontrolne: Zaleca się wykonanie kompletu badań, takich jak badanie moczu, morfologia krwi, jonogram (badanie elektrolitów) oraz EKG. W przypadku współistniejących chorób konieczne mogą być dodatkowe, specjalistyczne badania.
- Szczepienia: Wskazane jest wykonanie szczepień przeciwko wirusowemu zapaleniu wątroby typu B.
- Leki: Na około dziesięć dni przed zabiegiem należy zaprzestać zażywania środków zawierających kwas acetylosalicylowy (np. aspiryny), ponieważ mogą one zwiększać ryzyko nadmiernego krwawienia podczas operacji. Należy poinformować lekarza o wszystkich przyjmowanych lekach.
- Stomatologia: Warto wykonać komplet zabiegów i badań stomatologicznych, aby wykluczyć wszelkie stany zapalne zębów, które mogłyby stanowić źródło infekcji po operacji.
- Kontrola wagi: Specjaliści zalecają, aby pacjenci z nadwagą spróbowali nieco zmniejszyć masę ciała przed operacją. Ułatwi to przeprowadzenie zabiegu i przyspieszy rekonwalescencję.
- Przygotowanie do rekonwalescencji: Warto zaopatrzyć się w kule lub balkonik, które będą niezbędne w początkowym okresie po operacji.
Przeciwwskazania do wykonania zabiegu:
- Aktywne infekcje i stany zapalne: Wszelkie infekcje w organizmie (np. infekcje dróg moczowych, skóry, zębów) czy stany zapalne stawu uniemożliwiają przeprowadzenie operacji i muszą zostać wyleczone przed zabiegiem.
- Stan zdrowia w dniu operacji: W dniu planowanego zabiegu pacjent nie powinien niczego pić ani jeść (zgodnie z zaleceniami anestezjologa).
- Niektóre choroby współistniejące: Należy poinformować lekarza o wszystkich swoich chorobach, uczuleniach i schorzeniach (także tych niezwiązanych z układem kostno-stawowym). Niektóre schorzenia mogą stanowić bezwzględne lub względne przeciwwskazania do operacji.
Potencjalne powikłania po endoprotezoplastyce kolana
Choć endoprotezoplastyka kolana jest zabiegiem o wysokiej skuteczności, jak każda interwencja chirurgiczna, niesie ze sobą pewne ryzyko powikłań. Są one stosunkowo rzadkie, ale z racji na rozległość operacji mogą wiązać się z poważnymi konsekwencjami. Ważne jest, aby pacjent był świadomy tych ryzyk i wiedział, jakie objawy powinny go zaniepokoić.
Możliwe powikłania wczesne (okołooperacyjne i wczesnopooperacyjne):
- Zakrzepica żył głębokich i zatorowość płucna: Powstają w wyniku braku ruchu w okresie okołooperacyjnym. W celu ich uniknięcia stosuje się profilaktykę przeciwzakrzepową (leki, wczesna pionizacja, ćwiczenia).
- Zakażenie miejsca operowanego: Ryzyko infekcji bakteryjnych, zarówno lokalnych, jak i ogólnoustrojowych. Aby ich uniknąć, przez krótki okres po zabiegu pacjentowi podaje się antybiotyki. W przypadku dużej infekcji konieczna może być ponowna operacja z oczyszczeniem rany i ewentualną wymianą implantu.
- Uszkodzenie naczyń krwionośnych lub nerwów: Może dojść do uszkodzenia struktur otaczających staw w trakcie zabiegu, co może prowadzić do niedokrwienia lub zaburzeń czucia/ruchu.
- Krwiak: Nagromadzenie krwi w miejscu operacji.
- Ból i obrzęk: Występują niemal zawsze po operacji, ale ich nasilenie i utrzymywanie się przez dłuższy czas mogą być niepokojące.
- Alergia na wszczepione elementy: Rzadko, ale może wystąpić reakcja alergiczna na materiały implantu (swędzenie skóry, wysypka), co wymaga diagnostyki (skórne testy płatkowe).
Możliwe powikłania późne:
- Obluzowanie endoprotezy: Implant może z czasem stracić stabilność mocowania do kości. Objawia się bólem, uczuciem "rozpychania" w kolanie.
- Przemieszczenie implantu: Może być wynikiem urazu lub obluzowania.
- Złamanie kości: W bezpośrednim sąsiedztwie endoprotezy, często wymagające dodatkowej interwencji chirurgicznej.
- Sztywność stawu: Pomimo operacji i rehabilitacji, może wystąpić ograniczenie zakresu ruchu.
- Niewydolność implantu: Zużycie polietylenu lub innych elementów, wymagające rewizyjnej operacji. Ryzyko uszkodzenia stawu jest wyższe, gdy staw jest intensywnie obciążany zwiększoną aktywnością lub nadmierną masą ciała.
Większość wymienionych powikłań można skutecznie leczyć poprzez wdrożenie odpowiedniej procedury, zarówno operacyjnej (np. w przypadku obluzowania czy złamania), jak i zachowawczej (np. leczenie zakrzepicy poprzez podawanie leków rozrzedzających krew).
Rehabilitacja po endoprotezie kolana – klucz do pełnej sprawności
Operacja endoprotezy stawu kolanowego to zaledwie połowa sukcesu. Ostateczne powodzenie zabiegu i odzyskanie pełnej sprawności w największym stopniu zależą od odpowiednio prowadzonej i systematycznej rehabilitacji. Proces ten jest intensywny i wymaga zaangażowania pacjenta, ale jego efekty są nieocenione.
Ramowy program rehabilitacji po endoprotezie kolana:
Rehabilitacja rozpoczyna się już w pierwszej dobie po zabiegu, od wczesnej pionizacji i nauki chodzenia o kulach lub balkoniku.
- Pierwsze tygodnie (0-6 tygodni):
- Redukcja bólu i obrzęku: Stosowanie lodu, uniesienie kończyny, leki przeciwbólowe.
- Przywrócenie pełnego zakresu ruchu: Ćwiczenia bierne (np. z użyciem automatycznych szyn CPM), ćwiczenia czynne wspomagane.
- Odbudowa siły mięśniowej: Ćwiczenia mięśnia czworogłowego uda (napięcie mięśni uda, prostowanie nogi w kolanie z utrzymaniem pozycji), uniesienia wyprostowanych nóg, zginanie w stawie skokowym.
- Poruszanie się: Konieczne jest poruszanie się przy pomocy dwóch kul łokciowych lub balkonika. Okres ten trwa zazwyczaj od czterech do sześciu tygodni, o czym decyduje lekarz prowadzący.
- Prowadzenie samochodu: Zazwyczaj możliwe po około 6 tygodniach od zabiegu, po odstawieniu kul.
- Kolejne etapy (od 6 tygodni do kilku miesięcy):
- Trening chodu: Stopniowe przechodzenie na jedną kulę, a następnie całkowite odrzucenie kul po opanowaniu równowagi i odbudowaniu siły mięśni nóg.
- Chodzenie po schodach: Pod ścisłą kontrolą fizjoterapeuty.
- Ćwiczenia sensomotoryczne: Wspomagają odbudowę czucia powierzchownego i głębokiego obszaru zabiegowego, co przekłada się na szybszy powrót prawidłowej funkcji nerwowo-mięśniowej i stabilizacji.
- Zwiększanie poziomu trudności: Stopniowe wprowadzanie ćwiczeń wzmacniających w pozycjach stojących, ćwiczeń oporowych (z obciążnikami), a także jazda na rowerze stacjonarnym – doskonały sposób na odzyskanie siły mięśniowej i poprawę ruchomości kolana.
- Ocena funkcjonalna: W profesjonalnych ośrodkach rehabilitacji, takich jak Rehasport, przeprowadzane są Biomechaniczne Oceny Funkcjonalne (BOF), np. w 16. i 24. tygodniu po zabiegu. Ich wyniki decydują o włączeniu do programu rehabilitacji ćwiczeń dynamicznych i możliwości powrotu do pełnego obciążenia.
Całkowity okres rekonwalescencji wynosi średnio około trzech do sześciu miesięcy, ale jest zawsze dostosowywany indywidualnie do pacjenta przez lekarza i fizjoterapeutę. Osoby wykonujące pracę siedzącą mogą wrócić do swoich obowiązków szybciej niż osoby pracujące fizycznie.
Zabiegi wspomagające po wstawieniu endoprotezy kolana:
W celu zmniejszenia obrzęku i bólu, a także przyspieszenia gojenia tkanek miękkich, można stosować dodatkowe zabiegi fizykoterapeutyczne, takie jak:
- Krioterapia (zimnolecznictwo).
- Terapia z użyciem pola magnetycznego.
- Terapia z użyciem lasera.
- Masaż aparatem uciskowym (presoterapia).
Należy pamiętać o pozycjach odciążających operowany staw (np. leżenie i siedzenie z uniesioną nogą). Po ćwiczeniach, w razie bólu i obrzęku, można zastosować okłady z lodu zawiniętego w ręcznik.
Czego nie wolno robić po wszczepieniu endoprotezy kolana?
Aby zapewnić prawidłowe gojenie i długą żywotność implantu, niezwykle ważne jest przestrzeganie zaleceń pooperacyjnych i unikanie pewnych czynności. Należy pamiętać, że proteza kolana, choć trwała, nie jest wieczna, a jej zużycie zależy od sposobu użytkowania.
- Nie odstawiaj zbyt wcześnie kul: Sprzęt ortopedyczny (chodzik, kule łokciowe, ortezy) należy nosić zgodnie z zaleceniami lekarza i fizjoterapeuty, dopóki nie uzyskasz zgody na jego odstawienie. Przedwczesne obciążanie operowanej kończyny może prowadzić do powikłań.
- Nie noś niestabilnego obuwia: Klapki, kapcie i inne niestabilne obuwie mogą powodować poślizgnięcie, potknięcie lub skręcenie nogi w sposób, z którym nowo operowane kolano może sobie nie poradzić. Wybieraj stabilne buty z dobrą amortyzacją.
- Nie podnoś ciężkich przedmiotów: Przez kilka tygodni po operacji najlepiej unikać podnoszenia cięższych przedmiotów, które mogą wywierać nadmierny nacisk na operowany staw i plecy.
- Nie prowadź samochodu zbyt wcześnie: Przyjmuje się, że prowadzenie samochodu jest możliwe po około 6 tygodniach od zabiegu, gdy odzyskasz pełną kontrolę nad operowaną nogą i poczucie bezpieczeństwa.
- Nie siadaj na niskich krzesłach/kanapach: Niskie krzesła, miękkie kanapy czy fotele bujane wymagają znacznie większego obciążenia nóg i kolan podczas wstawania, co może być niebezpieczne dla świeżo operowanego stawu. Preferuj krzesła z podłokietnikami i odpowiednią wysokością.
- Nie spaceruj po nierównym terenie: Spacery lub piesze wędrówki po nierównym terenie (np. kamieniste ścieżki, błoto) mogą spowodować potknięcie, skręcenie, obrócenie lub upadek, co może doprowadzić do poważnej kontuzji operowanej nogi lub nawet uszkodzenia implantu.
- Nie uprawiaj sportów wysokiego ryzyka: Unikaj aktywności narażających staw na urazy, powtarzalne obciążenia i nagłe zmiany kierunku (np. piłka nożna, piłka ręczna, koszykówka, sporty walki, narciarstwo, snowboard, bieganie na twardym podłożu).
Często zadawane pytania (FAQ) o endoprotezoplastykę stawu kolanowego
Czy proteza kolana jest na NFZ?
Informacje zawarte w dostarczonym tekście nie precyzują bezpośrednio, czy endoprotezoplastyka stawu kolanowego w Polsce jest w pełni refundowana przez Narodowy Fundusz Zdrowia (NFZ). Tekst wspomina jedynie o możliwości refundacji operacji endoprotezy biodra dla pacjentów NHS (brytyjski system opieki zdrowotnej) wykonanej w prywatnej klinice poza granicami Wielkiej Brytanii, np. w Polsce. W Polsce operacje endoprotezoplastyki kolana są wykonywane zarówno w ramach NFZ (co wiąże się z kolejkami), jak i w prywatnych klinikach. Koszty operacji w placówkach prywatnych są znaczące, ale często oferują one krótszy czas oczekiwania i wyższy komfort.
Ile kosztuje endoproteza kolana w Polsce?
Ceny endoprotezoplastyki stawu kolanowego w Polsce w placówkach prywatnych są zróżnicowane i zależą od wielu czynników (rodzaj protezy, renoma kliniki, zakres usług). Zgodnie z dostarczonymi danymi:
- Endoprotezoplastyka całkowita stawu kolanowego: Kosztuje od 10 000 zł do 28 000 zł.
- Endoprotezoplastyka częściowa stawu kolanowego: Kosztuje od 10 000 zł do 27 000 zł.
Warto porównać oferty różnych placówek, które często oferują kompleksową opiekę, w tym rehabilitację.
Jak długo trwa rehabilitacja po endoprotezie kolana?
Chodzenie o kulach łokciowych trwa zazwyczaj od 4 do 6 tygodni od zabiegu, choć ten okres jest indywidualnie dostosowywany przez lekarza. Po około 7 tygodniach można wprowadzić ćwiczenia chodzenia o jednej kuli, a następnie, po opanowaniu równowagi i odbudowaniu siły mięśni, całkowicie odrzucić kule. Całkowity okres rekonwalescencji i powrotu do pełnej sprawności, w tym powrotu do bardziej zaawansowanych aktywności, wynosi średnio około pół roku (4-6 miesięcy). Jest to jednak sprawa bardzo indywidualna i zależy od postępów pacjenta w rehabilitacji oraz jego ogólnej kondycji zdrowotnej.
Czy można klękać z endoprotezą kolana?
Wielu pacjentów obawia się klękania z endoprotezą kolana lub zgłasza trudności z przyjęciem tej pozycji. Jeśli czujesz się niekomfortowo w tej pozycji, powinieneś unikać klękania. Nie ma dowodów klinicznych sugerujących, że klękanie skraca żywotność protezy. Jednocześnie należy pamiętać, że implant ten zaprojektowany został z myślą o chodzeniu, a dyskomfort odczuwany przez pacjenta podczas klękania nie świadczy o braku powodzenia leczenia.
Jak długo boli kolano po endoprotezie?
Ten aspekt należy traktować mocno indywidualnie, pamiętając o tak zwanym „progu bólu”, który dla każdego pacjenta może być inny. Ponadto dolegliwości w okresie pooperacyjnym będą zależne od stanu, w jakim pacjent przystępował do operacji. Bezpośrednio po zabiegu ból jest kontrolowany farmakologicznie. Stopniowo maleje wraz z postępem gojenia i rehabilitacji. Ogólnie można stwierdzić, że oczekiwany efekt docelowy operacji, czyli znaczące zmniejszenie lub ustąpienie bólu, będzie widoczny po 4-6 miesiącach intensywnej rehabilitacji.
Czy po wymianie stawu kolanowego nadal można być sportowcem?
Zmiana uszkodzonego stawu na endoprotezę nie wyklucza powrotu do aktywności fizycznej. Należy jednak pamiętać, że endoproteza stawu kolanowego ma przede wszystkim poprawić zakres ruchomości stawu i zredukować dolegliwości bólowe. Implant jest sztuczny i nie podlega regeneracji, więc okres jego „przeżycia” jest wprost proporcjonalny do tego, jak się z niego korzysta. W związku z tym zaleca się rozważenie rezygnacji z aktywności narażających staw na urazy, powtarzalne przeciążenia i szybkie zmiany kierunku, takich jak: piłka nożna, piłka ręczna, koszykówka, lekkoatletyka, sporty walki oraz sporty zimowe (łyżwy, narty, snowboard). Chodzi o dyscypliny, w których może dochodzić do większego zużycia implantu lub ryzyka urazu, który dla pacjenta z endoprotezą wiąże się często z poważniejszymi konsekwencjami niż dla sportowców posiadających „biologiczny” staw. Do dyscyplin „bezpiecznych” dla pacjenta po alloplastyce kolana zalicza się na przykład jazdę na rowerze oraz pływanie. Zawsze warto skonsultować możliwość powrotu do swojej ulubionej aktywności fizycznej z lekarzem prowadzącym jeszcze przed kwalifikacją do endoprotezoplastyki.
Podsumowanie
Endoprotezoplastyka stawu kolanowego to skuteczna metoda leczenia zaawansowanych zmian zwyrodnieniowych, która może znacząco poprawić jakość życia pacjentów. Choć zabieg wiąże się z pewnymi wyzwaniami i ryzykiem, odpowiednie przygotowanie, precyzyjna operacja i, co najważniejsze, rzetelnie przeprowadzona rehabilitacja, pozwalają na odzyskanie pełnej sprawności i powrót do aktywności. Pamiętaj, że każdy przypadek jest indywidualny, a kluczem do sukcesu jest ścisła współpraca z zespołem medycznym i konsekwencja w dążeniu do celu.
Zainteresował Cię artykuł Endoproteza kolana: Czy to rozwiązanie dla Ciebie?? Zajrzyj też do kategorii Ceramika, znajdziesz tam więcej podobnych treści!